Вакцинация против COVID-19 связана cо значительным снижением риска инфаркта и ишемического инсульта, среди людей, которые ранее были инфицированы SARS-CoV-2. Были опубликованы данные крупнейшего исследования пациентов с ковидом.
Не то, чтобы врачи были удивлены результатами такого исследования. Вакцинация от гриппа также значительно снижала риск сосудистых катастроф.
Активный системный воспалительный процесс, увеличивает риски деструкции имеющихся атеросклеротических бляшек, увеличивает риск тромбообразования.
Именно поэтому, как раз среди пожилых пациентов, пациентов с хроническим заболеваниями вакцинация от гриппа и ковида необходима в первую очередь. * Данная статья не является руководством по диагностике и лечению
Женщина перенесла за 4 года три инсульта, но только теперь стала бороться с их причиной
Итак, женщина в возрасте 71 год. Имела дочь, умершую недавно, в возрасте 49 лет, по причине той же самой болезни, благодаря которой она сама перенесла уже три инсульта (к счастью, не тяжелых — передвигается своими ногами, разговаривает, способность к самообслуживанию не утрачена).
Дочь же умерла от инфаркта миокарда, и спасти ее не удалось, хотя вовремя доставили в лабораторию ангиографии — из-за того, что сосуды были кальцинированы.
Не удалось провести катетер к месту локального тромбоза и установить стент (инфаркт миокарда — это чаще всего локальный тромбоз одной из артерий, кровоснабжающих сердце, с последующей гибелью участка миокарда, кровоснабжаемого тромбированой артерией).
Первую транзиторную ишемическую атаку (предвестник инсульта) перенесла в 58 лет. Потом случилось еще три острых нарушения мозгового кровообращения (2009, 2012, 2013 гг.). Есть артериальная гипертония, сахарный диабет 2 типа.
В 2013 году сосудистые хирурги выполнили операцию — каротидную эндартерэктомию из правой внутренней сонной артерии.
В 2015 году уже все артерии, кровоснабжающие мозг, кроме одной — левой внутренней сонной артерии, имели стенозы от 70 до 80%, и еще наступил рестеноз правой внутренней сонной артерии после эндартерэктомии.
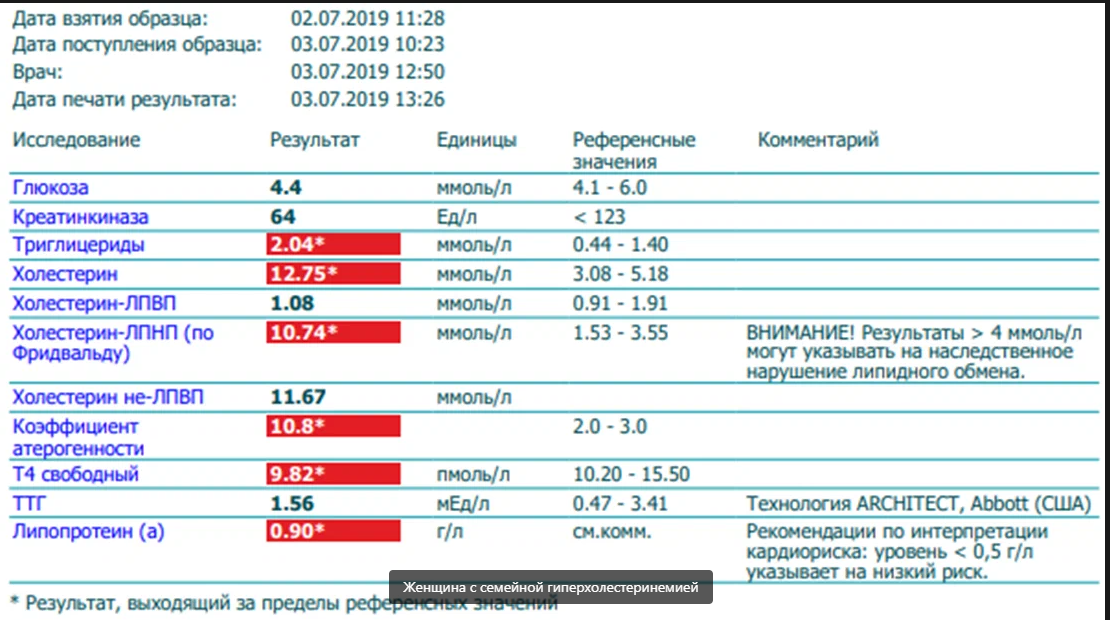
Сосудистые хирурги, обнаружив уровень общего холестерина 10 ммоль/л (фракции не измеряли), назначили 10 мг розувастатина! Смешная доза в данной ситуации.
Вы наверное уже поняли, что это семейная гиперхолестеринемия, все риски которой были усугублены диабетом и гипертонией.
И надо же — парный случай: мы для этой пациентки добились бесплатной выписки инъекций кумаба (эволокумаб, репата). Она начала вводить.
Одновременно кардиолог поликлиники (кто ее просил?!) отменила розувастатин и эзетимиб. В итоге получили через 4 инъекции репаты вот такие вот анализы:
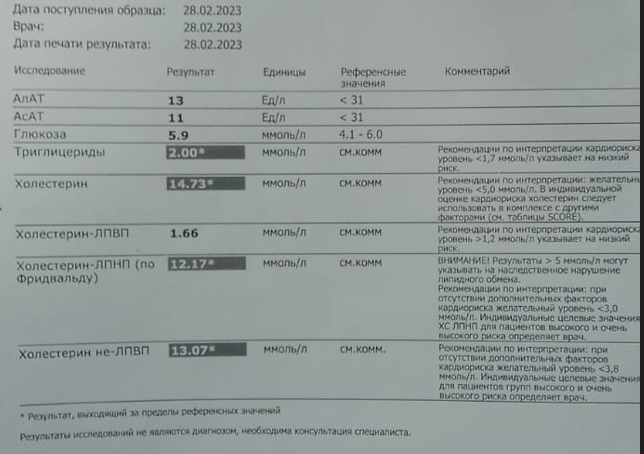
Первая мысль: лечение неэффективно! Но нет, не надо спешить с выводами. На сочетании статина и эзетимиба было вот что:
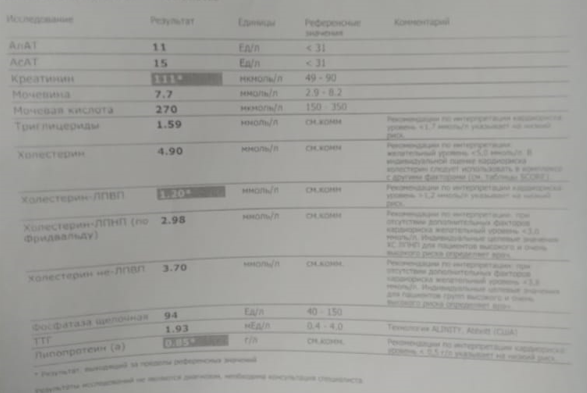
Ситуация с тяжелым атеросклерозом у этой женщины усугубляется еще и тем, что у нее есть и другая генетическая аномалия: гиперлипопротеинемия (а) — уровень липопротеина (а), который предопределен генетически, равен 0,85 г/л (или 85 мг/дл).
Это много. Тем более, если это в нагрузку к семейной гиперхолестеринемии и к диабету с гипертонией. Отсюда в итоге такое злейшее течение атеросклероза.
Природа сама создала нам модель для понимания ведущей роли холестерина ЛПНП в развитии атеросклероза — в виде таких вот генетических аномалий. На таких примерах мы эту роль видим особенно явственно.
Еще раз хочу подчеркнуть: в случае семейной гиперхолестеринемии или уже имеющихся заболеваний, связанных с атеросклерозом, кумабы (ингибиторы PCSK9) применяются НЕ ВМЕСТО статинов, а ВМЕСТЕ в ними!
Только синергичный эффект этих трех лекарств позволяет взять под контроль атеросклероз.
Я надеюсь, что через месяц пациентка пришлет мне анализ крови, где холестерин ЛПНП будет уже не 12,1 ммоль/л, а 1-1,5 ммоль/л. Время покажет.
А вот анализы ее внучки (про печальную участь дочери пациентки я уже упомянул): хорошо видно, что наследоваться может не только высокий ХС ЛПНП, но и высокий липопротеин (а)